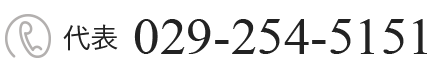TAVI 治療について

「TAVI」とは?
「TAVI」とは「 経カテーテル的大動脈弁植え込み術」の略語で大動脈弁狭窄症に対する新しい治療法です。TAVIは、胸を開かず、心臓が動いている状態で、足の付け根などに開けた小さな穴からカテーテルという管(くだ)を使って人工弁を心臓まで運び、留置する治療法です。従来の外科的弁置換術より体に対する負担が小さい治療法です。
TAVI治療アニメーション
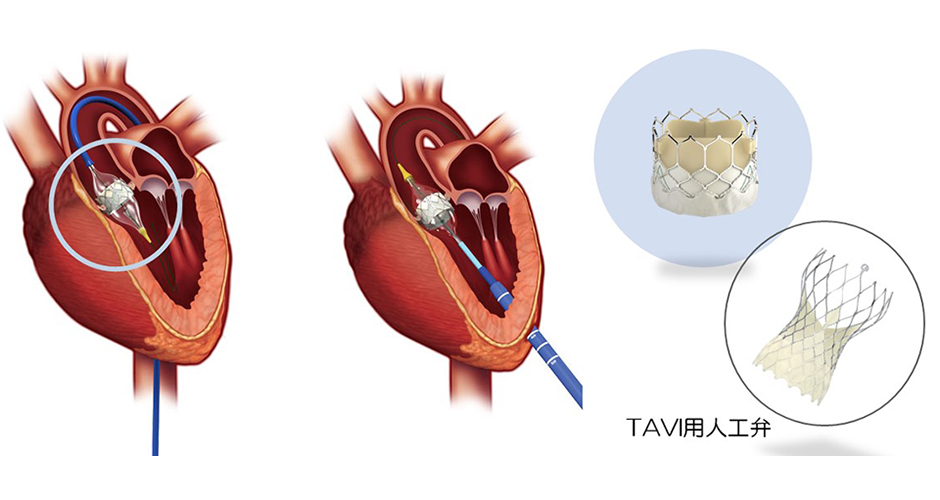
治療法の選択について
最終的な治療方法はハートチームカンファレンスにて決定されます
TAVIの適応となる条件は?
重症の大動脈弁狭窄症の患者さんのうち、以下のような条件をお持ちで、外科手術のリスクが高いと思われる方がTAVIの適応となります。
- 75~80歳以上の方
- 過去に心臓手術を受けている方
- 肺や肝臓など心臓以外に重症な病気を持つ方
- 癌のある方
- ステロイドを内服中の方
- 胸部に放射線治療歴がある方
- 頸動脈に狭窄がある方
上記条件を有していても全員がTAVIの適応というわけではありません。外科手術がよいか、TAVIがよいかを、ハートチームによりしっかりと話し合い、最終的な治療方法を決定します。
外科手術とTAVIの比較
| 外科手術による弁置換術 | TAVI | |
|---|---|---|
| 特徴 | 以前から行われている歴史のある治療 現在でも大動脈弁狭窄症の第一選択 |
2013年より開始となった新しい治療 |
| 体の負担 | 大きい | 小さい |
| 傷 | 胸骨正中(胸の中央)を縦に切開 10-15cm | 足の付け根 数ミリ~数cm |
| 麻酔 | 全身麻酔 | 全身麻酔ないし局所麻酔 |
| 人工心肺装置 | 必要 | 不要(心臓の動きを止めずに行う) |
| 手術時間 | 4~6時間 | 2時間 |
| 麻酔からの覚醒 | 翌日以後 | 術直後 |
| 食事再開 | 術後2日目以後 | 術翌日 |
| 入院期間 | 10日~2週間 | 約1週間 |
| 使用する人工弁の耐久性 | 十分な耐久性が証明されている 生体弁 10-20年 機械弁 半永久 |
5年までは耐久性に問題なし 歴史の浅い治療のためそれ以上のデータなし |
| 治療後の抗凝固療法 | 生体弁:手術後2,3か月程度まで必要 機械弁:生涯必要 |
治療後1-2剤の抗血小板剤 |
| 身体障害者認定 | 1級 | 1級 |
- 上記数値はあくまでも平均的は値でめやすとなります
- TAVIの項は大腿動脈アプローチの場合です

これからも安全を追求した、質の高いTAVI(TAVR)を提供する。
当院でTAVI(TAVR)治療開始後の連続50例の治療成績を以下に提示します。TAVI(TAVR)を受けた患者さんの多くが持病を複数持つ80歳以上のご高齢の方々でしたが、一人の患者さんも失うことなく、そして術後は無事全員が自宅退院を果たすことができました。
当院でTAVI(TAVR)の治療を担うハートチームは、医師、看護師、臨床工学技士、放射線技師、理学療法士などの多職種で構成され、それぞれが専門的なスキルを持ったプロフェッショナルの集団ですが、各々が分担された責任を全うする強い気持ちでこの治療にのぞみ、そしてセクションの垣根を越え、気さくに現在の問題点を話し合い、改善に改善を重ね続けてきたことが、今回のこの治療成績に繋がったと考えています。
これからも患者さんに安全で質の高い治療を提供することを第一とし、茨城県央地域において、患者さんが安心して心臓病の治療を受けるこができる循環器センターを目指して新たな変化を続けていきたいと思います。
| 手術成功 | 全例 |
|---|---|
| 術後1ヵ月以内の死亡 | 0 |
| 自宅退院 | 全例 |
| 独歩退院(元々歩行不可能な人は除く) | 全例 |
| 術後ペースメーカー植え込みが必要となった症例 | 0 |
| 大動脈破裂・心室穿孔・心タンポナーデ | 0 |
| 冠動脈閉塞 | 0 |
| 外科手術への移行 | 1例 |
| 2つ以上の人工弁を要した症例 | 0 |
| 後遺症を残す脳梗塞(disabling) | 0 |
| 入院中に一時的に症状を認めた脳梗塞(non-disabling) | 1例 |
| 人工弁感染症 | 0 |
| 経皮アプローチ不成功で外科的な止血を要した症例※ | 0 |
※TAVI(TAVR)には鼠径部を外科的に切開する方法と、経皮アプローチ法と呼ばれ外科的切開をせず穿刺のみによって人工弁を挿入する2種類の方法があります。当院では経皮アプローチ法で治療を行っています。
TAVI(TAVR)は心臓血管外科医と循環器内科医が協力して治療を行います。
術中は経食道心エコーを行う心エコー医(SHD認証医)と心エコー技師(JB-POT認定者)がリアルタイムに心臓の解剖学的、機能的変化をモニタリングしながら治療を進めていきます。

手術中は大動脈弁狭窄症(AS)の病態や、TAVI(TAVR)の治療に精通した麻酔科医が血圧、心拍、呼吸、その他のパラメーターをモニタリングし全身管理を行います。
TAVI(TAVR)で使用する人工弁(生体弁)は臨床工学技士(ME/CE) がカテーテルに正確に装着し使用されます。また実際に人工弁を患者さんに留置する際には一時ペースメーカーで患者さんの心拍数を瞬間的に200回/分程度まで上げる必要があり、これは臨床工学技士が術者と息を合わせて行います。
安全なTAVI(TAVR)には術前に患者さんの全身血管、心臓の正確な解剖学的評価を行う必要があります。これには主にCT画像が用いられ、放射線技師がCT画像の撮影、測定、解析を行います。とても習熟した技術と経験が必要とされる作業です。また術中はその都度適したCT画像をモニターに描出したり、透視装置の角度調整などを放射線技師が行います。

安全で正確な人工弁の留置のため、術者、心エコー医、麻酔科医、技師、看護師など各部署の技術者それぞれが得た様々な情報を、お互いにフィードバックし合いながら治療を進めていきます。各部署個人の能力が必要なことは言うまでもありませんが、それをチームとして活かす体制が必要となります。
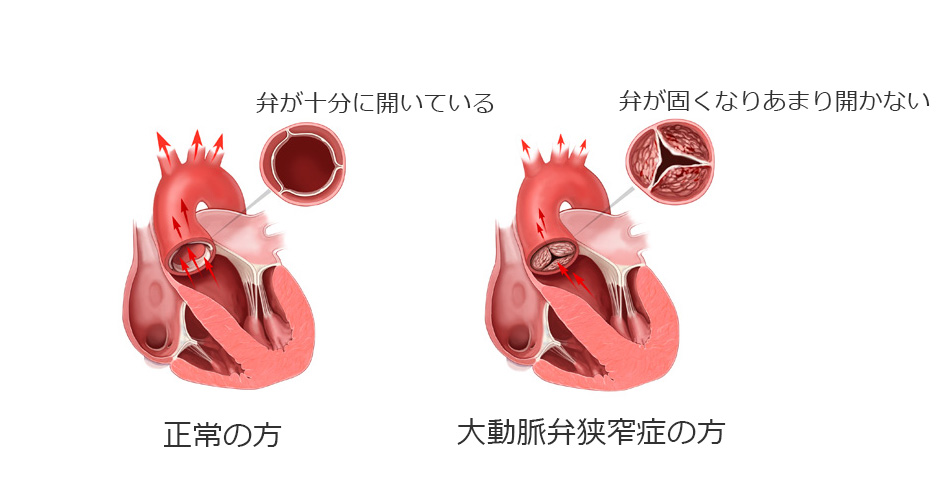
大動脈弁狭窄症とは?
心臓は4つの部屋からなり、それぞれの部屋は弁という扉でしきられています。酸素をたくさん含んだ血液を心臓が全身へ送り出す際の最後の扉が大動脈弁です。加齢や動脈硬化などが原因でこの弁が硬く開きにくくなり、全身に血液が十分に送り出されなくなる病気が大動脈弁狭窄症です。進行すると胸の痛み(狭心痛)や失神、息切れ(心不全症状)が現れ、そのまま放置すると突然死に至ることもある病気です。通常、薬の治療で改善することはなく、年月とともに悪化していきます。
大動脈弁狭窄症は無症状での経過期間が長い病気です。しかしいったん症状があらわれた患者さんの半数は2年以内に命を落とすという統計データがあります。
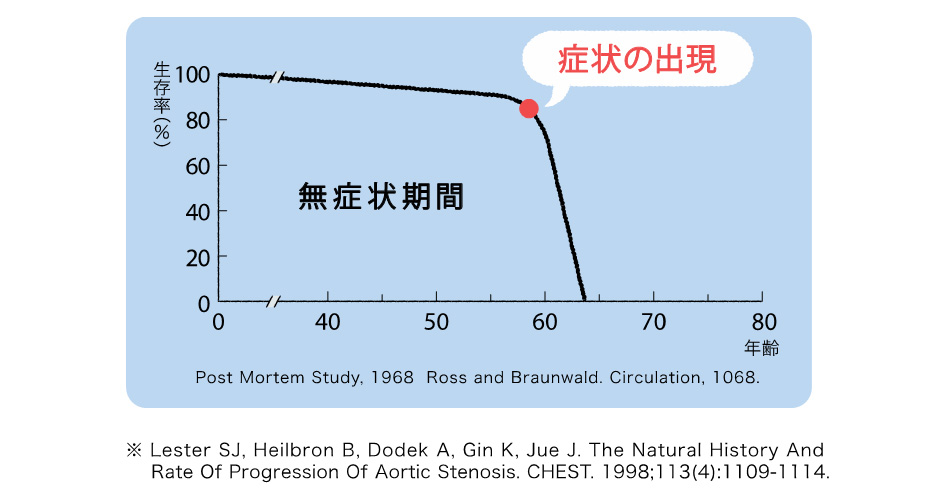
見逃がされがちな重症大動脈弁狭窄症について
ドブタミン負荷心エコー(DSE)について
ドブタミン負荷心エコー検査の目的
左室駆出率(一回心拍出量)の低下した方においては通常の心エコー検査では大動脈弁狭窄症の重症度が正確に評価困難なことがあります。このような方にはドブタミン負荷心エコーを施行し、一時的に心臓の拍出量を上げ、本来の大動脈弁狭窄の程度を評価します。御高齢の方や整形外科疾患や脳神経疾患をお持ちの方など、十分な運動負荷が困難である場合にドブタミン負荷心エコー図検査の良い適応となります。その他、ドブタミン負荷心エコー図検査は、心筋虚血の評価、心筋梗塞後の心筋バイアビリティの評価も可能です。
ドブタミン負荷心エコー図検査の安全性
ドブタミン負荷心エコー図検査の主な合併症は、心室細動(0.04%)、心房細動(0.9%)、血圧低下(1.7%)と報告されておりとても安全な検査です。万が一これらの合併症が出現した場合にも、速やかに対処できるように救急対応可能な環境で検査を行います。動悸、ほてり、排尿感などは比較的多く出現する症状ですが、これらはドブタミンの中止とともに速やかに消失します。
大動脈弁狭窄症が重症かどうかの判定
ドブタミン負荷により大動脈弁口面積(Aorticvalvearea:AVA)が1.0㎠以下で、かつ大動脈弁通過血流の最大速度が4.0m/sec以上、平均圧較差が40mmHg以上を示した場合に真の重度大動脈弁狭窄であると定義されます。ただドブタミン負荷にて一回心拍出量(SV)が増加しない場合(SVの増加量が20%未満)には、左室収縮予備能がないと判断され鑑別ができません。また安静時、ドブタミン5、10、20μg/kg/minの4点におけるflowrate(ml/sec)とAVA(㎠)の関係をプロットし、この直線回帰式からflowrateが250ml/secにおけるAVAをprojectedAVAとして算出しこの値が1.0㎠未満であれば、真の重度大動脈弁狭窄と診断されます。
患者さんのメリットは?
体の負担が少ない
TAVIは従来の外科的弁置換術のように胸を開かず、また心臓を停止する必要がありません。足の付け根から開けた小さな穴からカテーテルという管(くだ)を用いて、人工弁を心臓に留置するため、傷も小さく、患者さんの体への負担が少ないのが特徴です。
入院期間が短い
TAVIは、通常1週間から10日程度の入院期間で治療が完了します。術翌日から食事が可能で、手術により体力を落とすことがないため、退院後はすぐに元の生活に戻る事が出来ます。しかも大動脈弁の機能は正常化しているため、治療前よりも活動力が上がります。
医師紹介
-
 循環器内科循環器内科主任部長/診療部長/血管内治療グループ長/臨床研修センター長千葉 義郎茨城県県央での高度医療の完結を目指す
循環器内科循環器内科主任部長/診療部長/血管内治療グループ長/臨床研修センター長千葉 義郎茨城県県央での高度医療の完結を目指す令和元年に県央地区で初めて当院にTAVIが導入されてから順調に症例数を重ねてきています。
その結果、医師はもとよりメディカルスタッフの経験値が上がり、安全かつスピーディーな治療が着実にできるようになってきました。ご高齢の患者様が治療後に元気に歩いて退院されるのを目にすると我々もやりがいを実感します。
水戸済生会の循環器内科では、引き続き地域で完結できる循環器診療をお届けできるよう、スタッフが一丸となって取り組んでまいります。 -
 循環器内科部長山田 典弘患者さんそれぞれに適したテーラーメイドな治療を提供します
循環器内科部長山田 典弘患者さんそれぞれに適したテーラーメイドな治療を提供しますTAVI(TAVR)の治療を担当しています。
TAVRを受けて退院された多くの患者さんが、退院後に明るい表情で元気に外来に来られる姿を見て、この治療のすばらしさを日々実感しています。同じ疾患でも、病気の程度、病変の性質は患者さんごとに驚くほど異なります。優れた医療とは、毎回異なるこの多様なバリエーションに、即座に、そして適切に対応できる能力の有無で決定されると思います。当院でTAVRを受けると決断してくださった患者さんの期待に最大限応えられるように、患者さん個人個人の疾患・病変に最適かつ丁寧な治療を提供できるよう努めたい思います。
-
 心臓血管外科副院長倉岡 節夫経済的な心配なく安心してTAVIを受けることができます
心臓血管外科副院長倉岡 節夫経済的な心配なく安心してTAVIを受けることができますカテーテル的大動脈弁置換術を行う場合、移植する人工弁の値段は1個465万円で、入院にかかる費用は約550万円になります。1回の手術代金は37万円です。とても高額な治療ですが、高額療養費制度、限度額認定証の手続きをとれば、一般の方でも最大44400円、住民税非課税世帯なら最大24600円、現役並み所得者でも93000円で手術を受けることができます。済生会総合病院では無料低額診療も行っていますから、本当にお困りの方でも、経済的な心配をすることなく安心して手術を受けることができます。
-
心臓血管外科循環器センター長/心臓血管外科主任部長篠永 真弓将来の生活まで視野に入れ、最善の治療を提供する
大動脈弁狭窄症の患者さんに対して、高齢・重症の方であっても当院では積極的に弁置換術を行い、多くの方は元気に退院し日常生活を送られています。低侵襲のTAVIは、外科的手術を躊躇されていた、或いは外科的手術が困難な患者さんにとって、新たな治療の選択肢となります。内科的治療、TAVI、外科的弁置換術にはそれぞれ適応・不適応、長所・短所があります。患者さんご自身やご家族が治療方法・合併症について十分理解され、将来の生活まで視野にいれた最善の治療を受けられるようにサポートし治療にあたります。
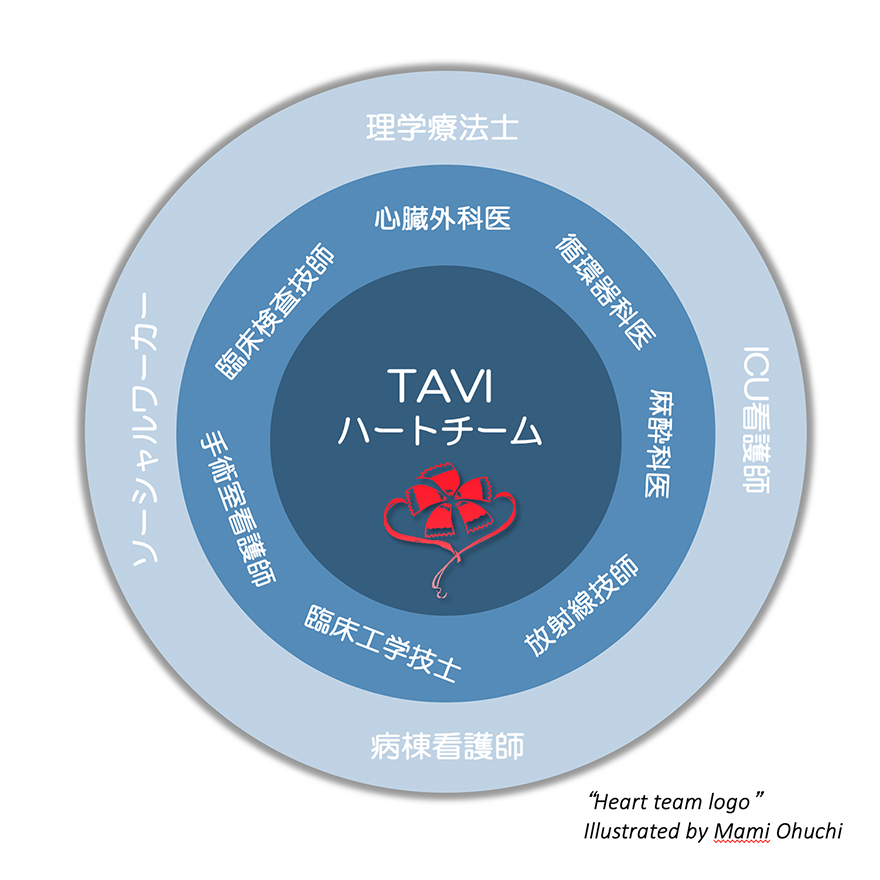
ハートチームによる治療
TAVIの治療は医師だけでは完成しません。医師以外の医療のプロフェッショナルが協力してできる「ハートチーム」により術前評価、実際の手術、術後管理が行われ、患者さんの日常生活や社会への復帰を目指します。
-
看護師カテーテル室/手術室 TAVI担当来栖 麻美、内藤 雄基患者さんのとなりに立ち、支える。
これからTAVIを受ける患者さんは、多くの不安や緊張を抱いていると思います。私たちはその気持ちを少しでも和らげ、そして 「TAVIを受けて本当に良かった」と笑顔で言っていただけるような環境を作れればと考えています。そのためにはハートチームの一員として安全に配慮することはもちろん、手術室という患者さんにとっては未知なる場所において、最も近くで寄り添い、そして頼っていただけるような存在になりたいと思います。
患者さんにとって人生の大きな試練の時、一緒に乗り越えましょう! -
 臨床工学技士臨床工学部TAVI責任者石川 淳也あらゆるリスクに備える!
臨床工学技士臨床工学部TAVI責任者石川 淳也あらゆるリスクに備える!私たち臨床工学技士は、TAVIで使用する周辺機器の整備、心電図や血圧などのモニタリング、体外式ペースメーカやポリグラフの操作、さらにTAVI人工弁の準備などを行います。また、万が一重篤な事態が発生した際に迅速に対応できるよう、人工心肺装置や経皮的心肺補助装置を常時スタンバイし、想定されるリスクに備えます。ハートチームの一員として、医師や看護師をはじめとする全てのスタッフと密に連携を図り、患者さんが安心して治療を受けていただけるよう努めて参ります。
-
 臨床検査技師心エコー班チーフ宮田 忠明リアルタイムに心臓の状態を評価し、迅速な情報を提供する
臨床検査技師心エコー班チーフ宮田 忠明リアルタイムに心臓の状態を評価し、迅速な情報を提供する心エコー検査は心臓を構造的かつ動態的に、そしてリアルタイムで評価できるモダリティーで、 TAVIはもちろんのこと、構造的心疾患(SHD)におけるインターベンションにおいて必須のツールとなっています。私たち生理機能検査技師は実際のTAVI施行中に心エコーを行い、心臓の状態を常時モニタリングし、治療を行っている心臓外科医、循環器内科医に迅速かつ正確な情報を提供します。ハートチームの一員としてTAVIが安全に行われるよう努めています。
-
 放射線技師放射線部 TAVI実施責任者菅谷 益巳熱い気持を持ち、画像のプロフェッショナルとして治療に携わる
放射線技師放射線部 TAVI実施責任者菅谷 益巳熱い気持を持ち、画像のプロフェッショナルとして治療に携わるTAVI治療において私たち放射線技師は、術前に全身の3D-CT画像を作成し、治療中はこれらの画像を術者のニーズに応じ迅速に提供します。常に熱い気持ちを持ち、プロフェッショナルとしてこの治療に携わり、患者さんが安心して手術を受けられるよう日々努力、工夫しています。ハートチームのメンバーとして互いに協力し、患者さんにベストな治療を提供できる一助となれればと思います。
-
 放射線技師放射線部 心臓血管画像解析班チーフ黒羽 克英精度の高いCT画像の計測により、治療の高い安全性を確保する
放射線技師放射線部 心臓血管画像解析班チーフ黒羽 克英精度の高いCT画像の計測により、治療の高い安全性を確保する我々画像解析班は術前に行われるCT検査の撮影、3D画像の作成、血管や大動脈弁輪径の測定などを行い、実際にTAVIが可能かどうか、そして留置する人工弁のサイズを医師とともに決定します。より正確な計測を行うことが治療の安全性に直結するため、常に冷静な判断で、そして画像解析班の全員が全ての情報を共有するよう心がけています。
患者さんを緊張させてしまうと正確な画像を得られないためスタッフ一同笑顔で患者さんを検査室に迎え入れ、検査にストレスを感じさせないような空間作りに努めています。
たくさんの人を笑顔に。“SMILE”を目指して!! -
 看護師(循環器病棟)慢性心不全看護 認定看護師平松 義和患者さんのこれからの人生のために看護師としてできること
看護師(循環器病棟)慢性心不全看護 認定看護師平松 義和患者さんのこれからの人生のために看護師としてできること手術後は安心して入院生活を送っていただけるよう、心臓病の知識を持つ循環器病棟の看護師が患者さんと医師の架け橋となり術後のケアを行っていきます。また治療をして終わりではなく、これからの輝ける人生のために、退院に向けたコンディションを整えることも私たちの大きな役割になります。退院後、制限ばかりの生活ではなく、それぞれに適した日常生活のあり方を一緒に考えていければと思います。
-
 リハビリテーション科理学療法士竹歳 竜治リハビリを通じて社会復帰を目指す。“一緒に探し、一緒に進む”
リハビリテーション科理学療法士竹歳 竜治リハビリを通じて社会復帰を目指す。“一緒に探し、一緒に進む”重い心臓病や入院生活により体力が低下したり、病気を契機に不安が生じ、日常生活や社会生活への復帰が困難な場合があります。我々の仕事は心臓の許す範囲で、患者さんがどこまで元気になれるのかを探し、そこを目指し一緒に進んでいく作業です。
当院の心臓リハビリテーションでは、患者さんにあった運動療法、不安を解消するカウンセリング、予防のための指導を通じて、患者さんの心身機能の向上を図り、治療後の日常生活および社会生活への復帰をサポートします。
受診後のながれ
-
1初回外来、簡単な検査、心エコー予約
-
2心エコー、術前検査予約
心エコーにて治療が必要と判断された場合、術前の全身チェックの検査及び心臓カテーテル検査の予約を行います
-
3術前全身検査術前の全身検査
- 心臓CT
- 肺機能検査
- 頸動脈エコー
- ABI(血圧脈波)
-
4カテーテル 検査入院(通常2泊3日)
心臓カテーテル検査にて治療前の最終チェックを行います
-
5TAVI入院(1週間程度)
手術の数日前からの入院です。1週間から10日間が入院期間の目安です
-
6術後外来
手術後問題がないかを外来にて定期的にチェックしていきます
- 初診前に地域医療連携室を通していただければ、あらかじめ心エコーの予約を行い、①②を1日で行うことが可能です
- 遠方の方や、諸事情により外来受診が難しい方は①~④までの検査全てを入院で行うことも可能です
TAVI外来初診①
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 午前 | TAVI外来(山田 典弘) | TAVI外来(山田 典弘) | |||
| 午後 |
- 月曜日午前、火曜日午前がTAVIの外来です
- 初診の方は、かかりつけ病院からの紹介状を持参し、予約の時間までに受診してください
- ご紹介の方は、地域医療連携室を通じ各種検査予約と同日の外来受診予約をしていただければ、待ち時間などが短縮され、検査スケジュールがスムーズになります(地域医療連携室のページ)
- 遠方在住など、諸事情により外来通院が困難な場合は、外来受診を省略した直接の検査入院も可能ですので地域医療連携室へご相談ください
- 緊急での入院が必要の方は連携室を通じご連絡いただければ転院調整などを行います
外来での各種検査 ①~③
- 初診外来にて心電図、レントゲン、血液検査を行います
- 初診時に次回の各種専門検査の予約を行います
- 専門検査には心臓エコー、心臓血管造影CT、ABI(血圧脈波)、頸動脈エコー、肺機能検査などが含まれます
心臓カテーテル検査入院 ④
- 主に心臓カテーテル検査を行うための入院です
- 入院期間は通常2、3泊程度です
- カテーテル検査の結果、および今までの検査結果を総合的に判断しTAVIの具体的な治療計画を立てます
- 入院中に担当医からご本人・ご家族にTAVIの具体的な説明があります
TAVI入院 ⑤
- TAVI治療の数日前に入院していただきます
- TAVI当日はハイブリッド手術室に入室し、全身麻酔または局所麻酔下でTAVIを行います
- 多職種、多科による横断的なハートチームメンバー全体で治療にあたり、治療が終わりましたら集中治療室にて術後の管理を行います
- 安定していれば、術後翌日ないし翌々日に一般病棟へ移動します
- 通常、手術翌日から食事が開始になります
- その後は理学療法士によるリハビリ、循環器病棟看護師によるケアを行います
- 多くは1週間から10日程度で退院となります
術後外来受診 ⑥
- 退院後は定期的に外来通院をしていただき、各種検査(心電図、レントゲン、血液検査、心エコー検査など)にて術後の経過に問題がないかを評価していきます
- 必要に応じ、薬の治療の調整などを行ってきます
- かかりつけ医など近隣のクリニック、病院と連携しながら経過を見ていきます

医療機関の方へ

- 大動脈弁狭窄症が疑われてる患者さんにおきましては、受診前の検査(心電図、レントゲン、血液検査、心エコー)の予約、および診察の予約を行います
- 予約の際は上のFAX所定フォーマットに必要事項を記入していただいた上でご連絡ください
- なるべく予約をお願い致します(待ち時間の短縮など、外来受診後の流れがスムーズになります)
- 大動脈弁狭窄症の方で、遠方在住など諸事情により外来通院が困難な方は直接の検査入院も可能です。御相談ください
- 心雑音が気になる御高齢の患者さんなどもご紹介ください。当院にて検査を行い原因を精査させていただきます
- 大動脈弁狭窄症による心不全にて入院中など、現在患者さんの状態が安定していない方で、今後TAVIやバルーンによる大動脈弁形成術(BAV)まで検討している患者さんがいましたら転院調整をさせていただきますのでご連絡ください。