循環器病棟
循環器病棟へ入院となる疾患とその治療
循環器病棟で入院の対象となる疾患は以下の通りです。
-
-
虚血性心疾患
-
- 疾患名
- 心筋梗塞(AMI/OMI)
- 狭心症(EAP、CSA)
- 手術、処置
- 経皮的冠動脈形成術(PCI)
- 冠動脈バイパス術(CABG)
- 疾患名
-
-
-
心不全
-
- 疾患名
- 急性・慢性心不全(HF)
- 手術、処置
- 大動脈内バルーンパンピング(IABP)
- 補助循環用ポンプカテーテル(IMPELLA)
- 体外式膜型人工肺(ECMO)
- 心臓再同期療法(CRT)
- 疾患名
-
-
-
不整脈
-
- 疾患名
- 頻脈性不整脈
- 心房細動(AF)
- 心房粗動(AFL)
- 発作性上室性頻拍(AT)
- WPW症候群
- 心室性期外収縮(PVC)
- 心室頻拍(VT)
- 心室細動(VF)
- ブルガダ症候群
- 徐脈性不整脈
- 房室ブロック(AVB)
- 洞不全症候群(SSS)
- 頻脈性不整脈
- 手術、処置
- カテーテルアブレーション(CA)
- 肺静脈隔離術(PVI)
- 一時的ペースメーカ留置術
- 恒久的ペースメーカ植え込み術
- リードレスペースメーカ(MICRA)留置術
- 植え込み型除細動器(ICD)植え込み術
- 疾患名
-
-
-
弁膜症
-
- 疾患名
- 大動脈弁狭窄症(AS)
- 大動脈弁閉鎖不全症/逆流症(AR)
- 僧帽弁閉鎖不全症/逆流症(MR)
- 僧帽弁狭窄症(MS)
- 僧帽弁逸脱症(MVP)
- 三尖弁閉鎖不全症(TR)
- 手術、処置
- 大動脈弁・僧帽弁置換術(AVR・MVR)
- 外科的弁形成術(MVP/TAP)
- 経カテーテル大動脈弁置換術(TAVR)
- マイトラクリップ治療(経皮的僧帽弁クリップ術)
- 経皮的僧帽弁交連裂開術(PTMC)
- 疾患名
-
-
-
血管疾患
-
- 疾患名
- 大動脈解離
- 大動脈瘤(TAA/AAA)
- 慢性閉塞性動脈硬化症(PAD/ASO)
- 重症虚血肢(CLTI)
- 深部静脈血栓症(DVT)
- 肺血栓塞栓症(PTE)
- 中心静脈閉塞症(CVOD)
- 手術、処置
- 大動脈グラフト置換術
- ステントグラフト内挿術(EVAR、TEVAR)
- 下肢動脈バイパス術
- 血栓内膜摘除術、外科的血栓除去術(Fogartyカテーテル)
- 下肢動脈血管内治療(EVT)
- IVCフィルター留置術・抜去術
- 疾患名
-
-
-
心筋疾患
-
- 疾患名
- 肥大型心筋症(HCM)
- 拡張型心筋症(DCM)
- 拘束型心筋症(RCM)
- 心サルコイドーシス
- 心アミロイドーシスなど
- 手術、処置
- 心筋生検
- 疾患名
-
-
-
その他
-
- 疾患名
- 先天性心疾患
- 心膜炎
- 心タンポナーデ
- 心筋炎
- 心臓腫瘍など
- 手術、処置
- 心嚢ドレナージ
- 腫瘍摘出術
- 疾患名
-
ハートチームとしての連携
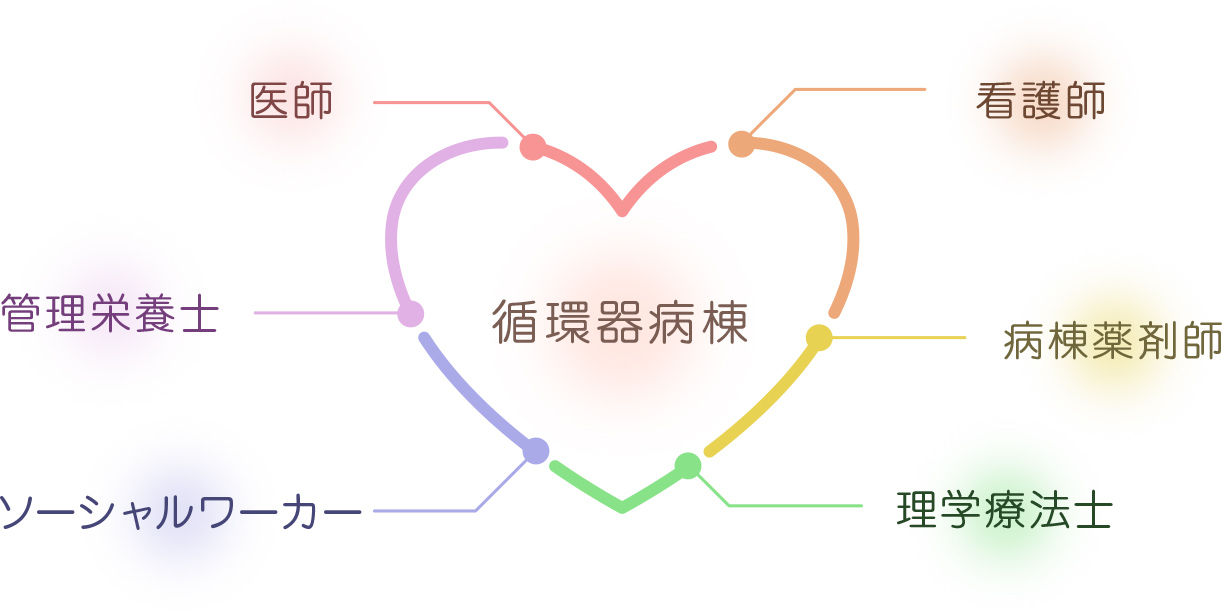
循環器病棟では、医師だけでなく、看護師、薬剤師、理学療法士、管理栄養士、メディカルソーシャルワーカーなど多職種が連携し、様々な視点から治療方針を考えたりサポートをしています。


スタッフからのメッセージ
看護師からのメッセージ

循環器病棟 主任
武藤 秋江
Akie Muto

ハートチームの一員として協調性を重視し患者さんの治療にあたる。
現在の多くの心臓病治療ガイドラインにおいては、多職種横断的なハートチームの重要性が繰り返し記載されています。 当病棟でも循環器内科や心臓血管外科の医師だけでなく、看護師、薬剤師、理学療法士、管理栄養士、メディカルソーシャルワーカーなど多職種と連携し、様々な視点から治療方針を考えたりサポートをしています。患者さんに適した治療ができるように、診療科や職種の垣根を越えて力を合わせ、一緒に治療方針を協議し、患者さんそれぞれのニーズにより添える医療を行っています。

円滑なチーム医療の運営には多職種からなるスタッフ間での協調が何より重要です。医師やその他のコメディカルスタッフとコミュニケーションを図り、チーム全体で治療内容や治療方針を認識して、同じ目的を持ちそれぞれの役割を果たしています。チームのメンバーそれぞれが責任感と使命感を持って取り組んでいくことがこれからの医療に求められることかと思います。
一つの視点のみで一方的に話を進めるだけではなく、お互いを尊重しながらチーム医療を行い、患者さんやご家族に寄り添う看護をしていきたいと思います。何より患者さんに安心で安全な看護を提供できればと思います。

循環器病棟 主任
岡部 瞳
Hitomi Okabe

これからの循環器病棟の中心を担う看護師を育成する。
循環器病棟は、少しの見逃しや方針の誤りで急激に重篤化する可能性がある患者さんが多く入院されています。そのため循環器病棟の看護師は、常に患者さんの全身状態を観察し、状態悪化時に迅速で適切な救命処置を行えることが求められます。そのため、普段から患者さんの身体所見を的確にとり、早期に異変を察知できる確かな観察力が必要です。また、循環器疾患で入院している患者さんは、常に心電図を装着している方がほとんどであり、心電図の読解力が必須の条件となります。

さらには、命に直結することもある疾患を抱えた患者さんは大きな不安を抱くこともあるため、単に疾患を見るだけでなく、患者さんの思いを傾聴し理解・寄り添うことができる姿勢も重要であり、突然のできごとに戸惑う御家族への精神的ケアも大切な仕事です。循環器疾患は、増悪を繰り返すたびに悪化するため、その予防には多職種の介入が必要となります。多職種から構成されるハートチームのスタッフ同士で尊重し合い、そして連携できるコミュニケーション能力も必要です。
とても求められる条件の多い仕事と思いますが、循環器病棟で看護師を続けることにより得られる成果は、どれも看護能力の向上に繋がりとても価値のあるものばかりです。
当病棟ではOJT(On The Job Training)も充実し定期的に循環器疾患に関する勉強会を行っています。また日々のカンファレンスなど、循環器病棟看護師を目指す若い看護師の指導体制を整えています。働き始めたばかりの看護師がいち早く看護能力を向上させ、そして患者さんを中心とした医療チームの一員として活躍できるよう、これからも教育体制の改善に取り組んでいきたいと思います。

循環器病棟
慢性心不全看護認定看護師
平松 義和
Yoshikazu Hiramatsu

高齢化する心不全患者さんの退院後の生活を一緒に考えたい。
多くの心臓病は年月をかけて徐々に心臓の機能を低下させ、最終的には慢性心不全と呼ばれる状態に陥ります。慢性心不全は心臓のポンプ機能が低下し、肺やその他全身に体液を貯留させて呼吸困難や各種臓器の障害をもたらします。
また、心不全増悪が起こるたびに心臓の機能が悪くなっていきます。本邦において心不全を患う患者は増加しており、2030年には心不全患者が130万人に達すると推計されています。そして心不全患者の平均年齢は71歳で、80歳以上の割合は29%を占めると言われています。更に心不全増悪による再入院は退院1年後で35%と高値です。今後、高齢化が進む日本において、心不全患者数が増加していく ことは間違いなく、再入院率の高い高齢慢性心不全患者さんに対する看護、特に自己管理に関わる支援が重要となってきます。
我々は、心不全の患者さんが、再入院をすることなく、安定した日常生活を送れるよう患者さん御自身、もしくはご家族に様々な視点から働きかけていきたいと思います。
これまでの生活習慣を変えることは容易なことではありませんが、患者さんがその人らしく在宅で生活できる方法を一緒に考えたり、提案をしていきたいと思います。近年の心不全患者さんの高齢化ともに、御家族も高齢の場合も多く、患者さんの自宅でのサポートにも困難さが付きまとう場合も散見されます。画一的な治療ではなく、患者さんそれぞれの価値観を重視し、そしてそれぞれの患者さんのバックグラウンドに適した最善の心不全治療を医師と共に提案したいと思います。制限ばかりの生活ではなく、それぞれに適した日常生活のあり方を一緒に考えていければと思います。


循環器病棟 看護師
永瀬 まこ
Mako Nagase

患者さんが回復していく喜びを、患者さん、御家族、スタッフ全員で分かち合いながら看護にたずさわりたい。
2021年より当院の循環器病棟にて看護師を行っております。循環器内科では心筋梗塞、心不全の患者さんがいます。心臓血管外科では、手術前後の患者さん入院されており、とても緊張感の高い病棟です。当病棟では、カテーテル治療や手術が多く、突然不整脈をおこしたりすることもあるため、心電図の波形を覚えたり、より専門的な知識や経験が求められます。
また生命に直結する病気のため、患者さんやそのご家族は大きな不安をかかえていることも多く、精神的な支援も循環器病棟看護師の重要な役割であると思います。患者さんが回復し退院していく喜びを、患者さん、ご家族、およびスタッフ全員で分かち合える看護を目標としています。そのために、知識や技術を習得し、患者さん、ご家族、スタッフから信頼される看護師を目指していきたいと思います。

薬剤師からのメッセージ
循環器病棟 薬剤師
磯野 寛人
Hiroto Isono

薬剤師の視点から、処方の調整を医師に提言する。
医薬品は正しく使うことで初めて効果が得られます。薬剤師は、患者さんが入院されたら早期にベッドサイドを訪れ、現在服用されている薬の情報、サプリメント等の情報、服薬アドヒアランス、重複投与の有無、アレルギー歴、副作用歴の有無などを確認することで入院中の薬物療法に必要な情報を医師・看護師へフィードバックします。
循環作動薬である、昇圧薬、強心薬、抗不整脈薬は、薬物によっては同じ投与量であっても人によっては期待する効果が得られなかったり、また命に関わる副作用来したりすることがあります。薬剤師は個々の患者さんにあった投与量、投与法などの処方設計を行い、薬剤のプロフェショナルとしての立場で医師へ情報提供することで、安全かつ効果的な薬物治療に貢献したいと思います。

現在の心疾患治療においてはチーム医療が重要視されています。他職種と同等に意見を述べ、コミュニケーションを密にすることにより、患者さんに最も効果的な治療が行えると思います。時にはご家族の方ともコミュニケーションをとり服薬アドヒアランスの向上に努めます。当院ではチーム医療を重視し、患者さんおよび患者さんがかかえている病気に複数の視点からアプローチし患者さんに最善な医療を行えるような体制をとっています。
また心不全患者さんにおいては、再入院の予防に退院時の服薬指導がとても重要です。医師の指示通りに服用してもらうよう、きめ細かく情報を提供し、そして患者さんの服薬アドヒアランス不良がある場合はその原因を探し、解決策を患者さんおよびチーム全体で話し合っていきたいと思います。


リハビリスタッフからのメッセージ
心臓リハビリテーション指導士
竹歳 竜治
Ryuji Taketoshi

患者さん一人一人の状態に応じた、効果的なリハビリプログラムを提案します。
心臓リハビリテーションでは心臓病の患者さんが家庭生活や社会生活への復帰、病気の再発や再入院を予防することを目指して行うプログラムであり、主に運動療法、生活指導、カウンセリングなどから成ります。
心臓リハビリテーションは、呼吸困難感や疲労感などの症状を改善させ、死亡率や再入院を減少させるなど、薬物療法に匹敵する治療効果が報告されており、心臓病の重要な治療の一つと言えます。心不全、心筋梗塞、心臓手術後の患者さんは、心臓機能の低下に加え、安静生活を続けたことにより運動能力や身体の調節機能が低下しています。
そのため、退院してからすぐには元気に活動できず、どの程度の活動から開始して良いか分からない不安があります。心臓リハビリテーションでは適切な運動療法を行い、家庭生活や社会生活に復帰する際に個々の患者さんに合った運動強度を一緒に話し合います。

心臓病で入院され薬物治療や手術治療を受けた患者さんは、初日はベッド上で安静ですが、全身状態に応じて少しずつ離床を進めていきます。この期間を急性期と呼びますが、急性期は循環状態が非常に不安定な時期であるため、医師の管理のもと慎重に離床を行います。病棟内での歩行が可能となれば、心臓リハビリテーション室にて軽負荷での自転車エルゴメータなどの運動療法を開始し、退院に向け身体作りを行っていきます。
また、運動中は心電図モニタリングを行い、安全に配慮して実施します。退院後は回復期や維持期での心臓リハビリテーションとなり、社会復帰や心臓病の再発予防を目的に運動療法を行います。この期間の心臓リハビリテーションでは、一人一人の体力に応じた適正な運動強度を見極めるため心肺運動負荷試験を行い、その結果からそれぞれの方に合った運動処方を作成していきます。可能な限り5カ月間の心臓リハビリテーションに通院し、以降は自己管理下での運動療法を続けることで、心臓病の再発率が低下し寿命の延長につながります。
専門知識を持った医師、看護師、薬剤師、理学療法士、管理栄養士など多くの専門職スタッフとチームを組み、患者さん一人一人の状態に応じた効果的な心臓リハビリテーションプログラムを提案し実践します。


メディカルソーシャルワーカーからのメッセージ
メディカルソーシャルワーカー
佐藤 真美
Mami Sato

治療後も安心した社会生活が送れるよう支援します。
医療ソーシャルワーカー(MSW: Medical Social Worker)は、患者さんやご家族が抱える悩みや問題の解決を図るために調整を行い、より良い社会生活を送るために支援をしていきます。
具体的には患者さんの意向に沿った退院援助と退院後の生活支援や社会復帰援助、患者さんとご家族が抱える医療費や生活費などの経済的問題の解決などがあります。
近年では高齢化社会が進み、病気や障害によって支援を必要とする人が急増しています。病気になると、本人も周りの方も経済的・心理的に多くの悩みが生じます。そうした方の相談に応じ、安心した社会生活を送れるように支援を行います。
例えば、医療的・社会的な制度の活用方法の提案から地域の社会資源の紹介、入退院の調整、自宅の環境整備まで多様多種です。自宅に戻る場合は自宅の生活環境を把握し、必要に応じてケアマネージャーと連携し、住宅改修や在宅介護サービスの提案を行うこともあります。自宅に戻ることが難しい場合は患者さんに合った転院先や入所施設の調整を行ったりします。また退院前に面談やカンファレンスを開催し、患者さんが退院後も問題なく生活できるように病院内外の関係者に必要な支援について協力を求めます。

患者さんの気持ちに寄り添い、話を聞いていくうちに、患者さん御自身が自分で困っていたことを消化していく場合もあります。入院中、何か困ったことなどがあれば、当院には医療ソーシャルワーカー(MSW)がおりますのでご相談ください。
循環器病棟定例勉強会
勉強会目標
循環器疾患に対する知識を習得し看護ケア、技術の実践に活かすことができる
循環器病棟では多様多種の疾患を扱うため、病棟スタッフ全体の疾患に対する理解を深めるため、定期的な勉強会を行っています。治療(カテーテル治療や外科治療)の種類も多岐にわたるため、それぞれの手術に応じた術後管理の専門的な知識・経験が必要となります。
また心臓病に使われる薬剤は使い方によっては重篤な副作用が出現する場合もあり、病棟には循環器疾患に精通した専属薬剤師が勤務し、また医師だけでなく看護師も薬剤に対する基本的な知識に習熟するよう慢性心不全看護の認定看護師による定期的な勉強会などを行っています。


循環器病棟定例勉強会の一例
| テーマ | 講師 |
|---|---|
| 心房細動に対するPVI(肺静脈隔離術) | 長谷川 |
| 僧帽弁逆流症の新たなカテーテル治療「マイトラクリップ」 | 山田 |
| 病棟患者急変時におけるBLS(Basic Life Support) | 担当者 |
| 心不全研修(全7回) 目的:心不全に対する知識を深め、看護実践へつなげることができる
|
平松 |
| TAVR(経カテーテル大動脈弁置換術)と術後病棟管理 | 山田 |
| 経皮的左心耳閉鎖術(WATCHMAN)に関して | 長谷川 |
| 肺塞栓と深部静脈血栓症を知る | 千葉 |
| 心臓植え込みデバイスの基礎知識と病棟管理 | CE |





循環器病棟 病棟課長
川邊 公子
Kimiko Kawabe
患者さんの多様性を理解し、患者さんそれぞれが求める医療・看護を提供したい。
当病棟は、病床数44床、循環器内科、心臓血管外科・呼吸器外科の病棟です。
循環器内科では、心筋梗塞・心不全・不整脈、末梢動脈閉塞疾患などの重症疾患の患者さんに対して、多種多様な血管内治療が行われています。また近年では、不整脈に対してアブレーション治療や、TAVR、IMPELLA、MitraClipなど、重度心不全患者に対 する低侵襲のカテーテル治療が行われるようになりました。心臓血管外科では、冠動脈疾患、弁膜症、大血管疾患、肺疾患等の開心術、開胸術が行われている他に、大動脈ステント内挿術が行われています。その為、循環器疾患治療では、精密な医療機器を使用することが多く、専門的な知識・技術・優れた観察力が必要とされているため、医師、看護師をはじめ多職種と協働してそれぞれの役割を遂行しています。
循環器疾患の看護では、患者さんが安心して検査・治療・手術を受けることが出来るように、患者さんの多様性を理解し、患者さんのそれぞれが求める医療・看護を提供できるように心がけています。また、患者さんの命の危機に直面することがあり、さまざまな場面で対応できるように、知識・技術のスキルアップに努めています。さらに患者さんやご家族は大きな不安を抱いているため、精神的な支援も重要な看護と認識し、個々の看護師が患者さん、家族との精神的な関わりを大切にして、シーンに応じて多職種と連携を図り支援を行っています。
医師、看護師、薬剤師、理学療法士、管理栄養士、メディカルソーシャルワーカーなど、多職種によるハートチームによって、循環器疾患を抱えた患者さんの未来像を一緒に考え、その中で患者さん一人一人の命、人生、そして生活をサポートできる看護、ケアを心がけていきたいと思います。