マイトラクリップ/心不全治療チーム
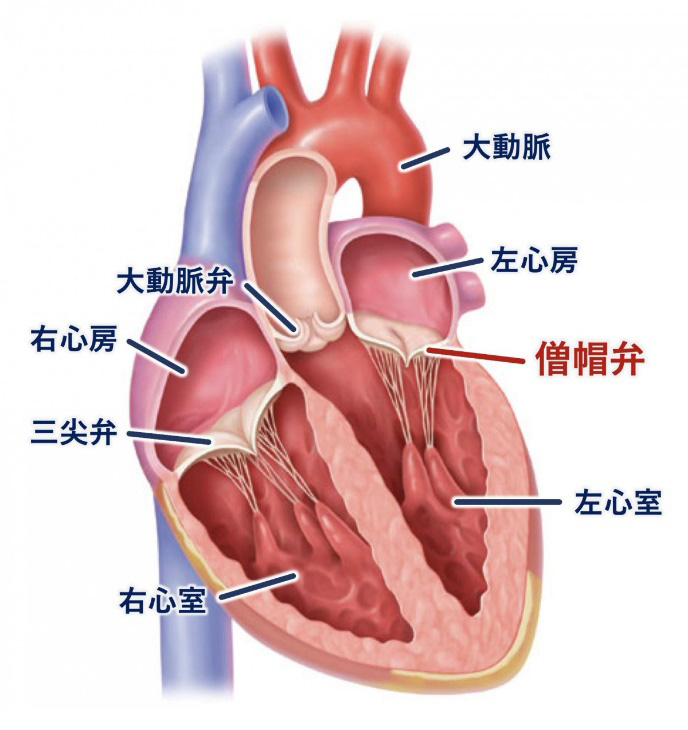
僧帽弁閉鎖不全症(MR)とは
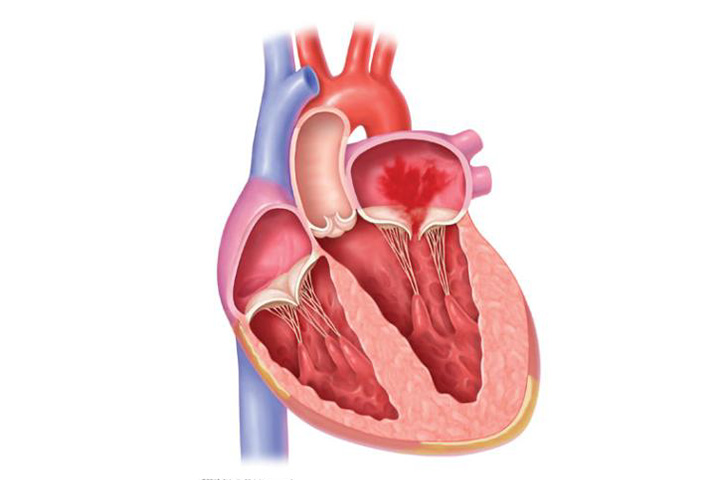
心臓は全身に血液を送り出すポンプとして働き、心臓の中には4つの部屋があります。上側の二つを左心房、右心房と呼び、下側の二つを左心室、右心室と呼びます。肺から送りだされた酸素をたくさん含んだ血液は左心房に送られ、左心房と左心室の間にある僧帽弁を通って左心室に送られます。左心室は心臓の主たるポンプとして働き、左心室から送りだされた血液は大動脈弁を通って全身に送られます。
僧帽弁閉鎖不全症は、様々な原因により逆流防止として働いている僧帽弁が十分に閉じなくなり、左心室が収縮した際に血液が左心室から左心房に逆流してしまう病気です。高齢になるほど増加する病気で、高齢化が進む日本では、患者数が増加しており、75歳以上の高齢者のおよそ10人に1人が、中等度から高度の僧帽弁逆流症に罹患していると言われています。重症の僧帽弁閉鎖不全になると息切れ、動悸、むくみなどの心不全症状が出現し、命に関わることがあります。
僧房弁逆流には一次性(器質性)と二次性(機能性)の二種類があります。僧帽弁の左心室側には僧帽弁の弁尖(弁の先端部分)と乳頭筋(左心室内の筋肉)をつないでいるひものような腱索があり、その腱索が切れる、ないしは伸びてしまうことなどが原因で弁尖の接合不全(弁どうしの合わせが悪くなること)が起きて血液が逆流する状態が一次性です。二次性は何らかの原因(心筋梗塞や心筋症など)によって心臓が拡大してしまうことで僧帽弁の弁輪(弁の土台のようなもの)が大きくなったり、弁尖が下方に引っ張られてしまうことで弁尖の接合不全が起き血液が逆流してしまう状態です。
一次性(器質性)MR
僧帽弁の弁尖と乳頭筋を結んでいる腱索が変性し、弁尖の接合部分(扉同士が合わさる部分)に隙間ができ、血液が逆流してしまう状態
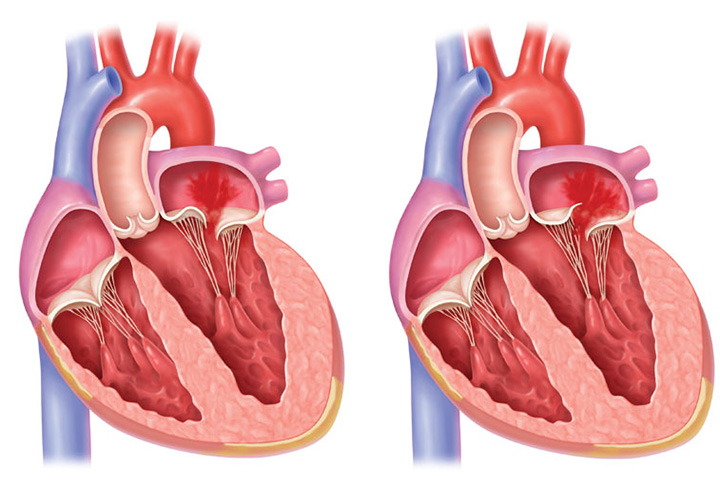
二次性(機能性)MR
何らかの原因(心筋梗塞、心筋症など)によって心臓が拡大してしまうことで僧帽弁の弁輪が大きくなったり、弁尖が下方に引っ張られてしまうことで弁尖の接合不全(扉がぴったり合わなくなり隙間ができてしまう状態)が起き血液が逆流してしまう状態
経皮的僧帽弁接合不全修復術(MitraClip治療)とは
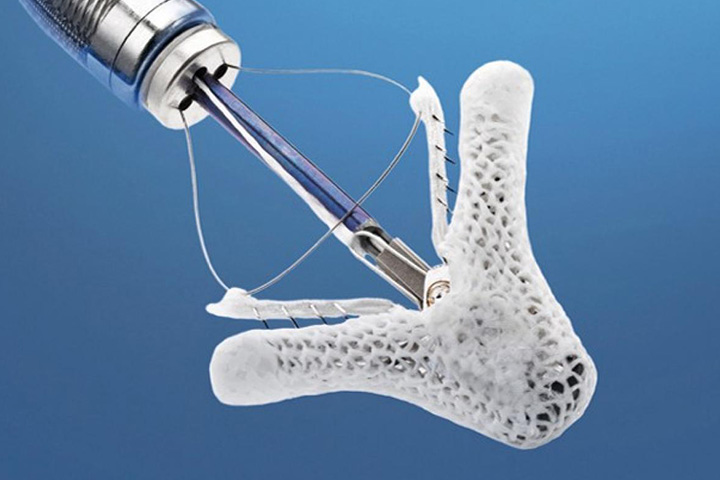
マイトラクリップ治療は、自覚症状があり、高度の僧帽弁閉鎖不全症の患者さんに対して行われます。カテーテルを用いて、僧帽弁をクリップでつまむことで弁の合わせを良くし、血液の逆流を改善します。全身麻酔科で行われる治療ですが、人工心肺装置は用いず、心臓は止めずに治療を行うことができます。僧帽弁逆流症をお持ちで、症状の程度が高い方は、従来、外科手術で治療を行ってきました。しかし外科手術を安全に受けることができない方(心機能が低下している、開心術の既往がある、肺疾患や肝硬変など重症な持病がある、胸部に放射線治療歴がある、抗凝固薬療法を継続できない、ご高齢である、手術の合併症の可能性が高い)は実際に多く存在し、そのような方は今までは薬物治療下で息切れや浮腫などの症状があっても経過を見ていくしか方法はありませんでした。新規治療であるMitraClip治療はこのような外科手術のリスクが高く手術が困難と判断された患者さんにとって有効な治療の選択肢となります。
MitraClip治療における僧帽弁への到達ルート 鼠径部の静脈を穿刺しカテーテルを挿入します
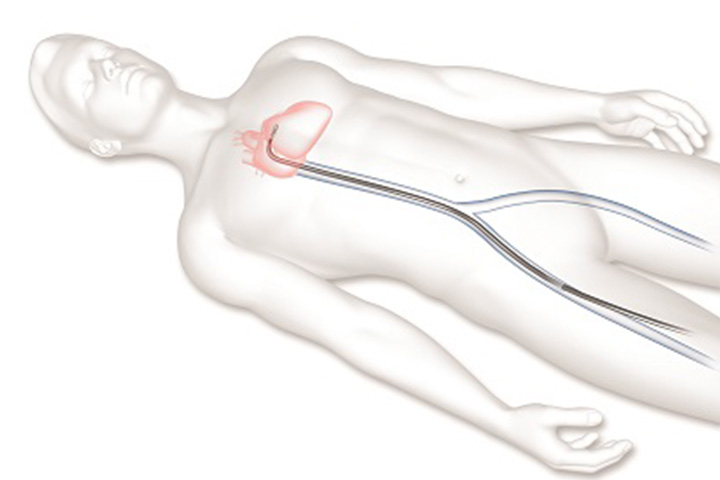
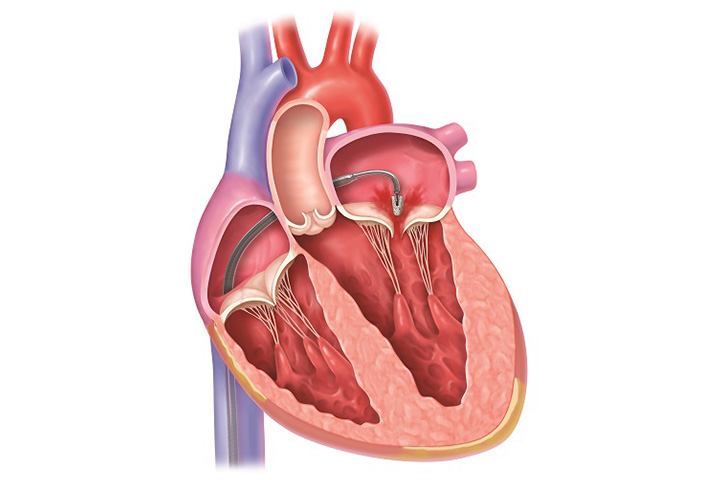
MitraClip治療における僧帽弁への到達ルート 鼠径部の静脈を穿刺しカテーテルを挿入します
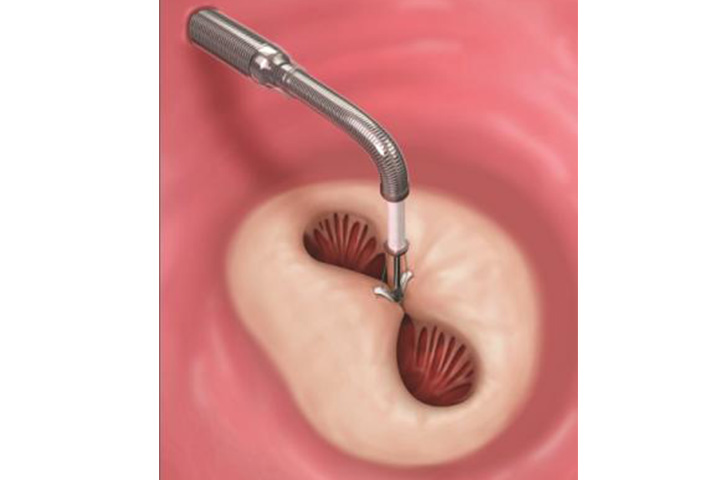
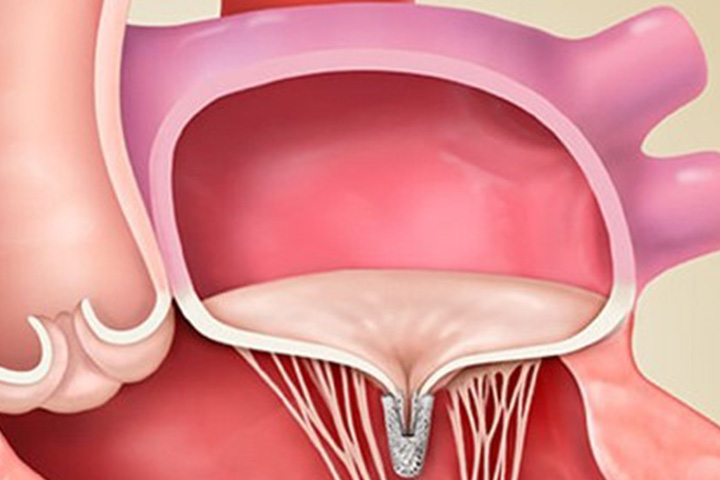
MitraClipによる僧帽弁の治療イメージ
僧帽弁の前尖と後尖をクリップでつまみ寄せ合わせることにより弁逆流を減少させる治療です。
MitraClip(マイトラクリップ)治療
MitraClip(マイトラクリップ)治療の長所
身体への負担が少ない
足の付け根に数mmの傷のみで治療ができ、胸を大きく切開する必要がありません。また、治療に伴い心臓を停止させる必要がありませんので、体の負担が小さく治療することが可能です。
従来の外科手術が困難な方にも治療が可能
外科手術が行えない、又は手術リスクが高い方にも治療が可能で、ご高齢の方、心臓以外の併存疾患のため外科手術が行えないような患者さんでも治療を受けることができます。
入院期間が短く、早期の社会復帰が可能
術後早期にリハビリを行い、およそ1週間程度の入院期間で治療が完了します。
※患者さんの病状や体調などにより入院期間は変化します
MitraClip(マイトラクリップ)の治療適応となる方
十分な薬物治療を受けていてもなお症状を有している方で、外科手術が困難な方が治療の適応となります。
外科手術が困難な方とは以下条件を最低でも1つ以上を有する方です。
- 75歳以上
- 心機能が低下している(EF40%未満)
- 過去に開胸手術や心臓手術を受けている
- 開存している冠動脈バイパスがある
- 大動脈の高度石灰化
- 体力が低下している(虚弱)
- 重症な肺疾患がある
- 肝硬変
- 重度な頸動脈狭窄がある
- 縦隔の放射線治療歴がある
- 縦隔炎の既往がある
- 癌と診断されている
- 米国胸部外科学会(STS)による予測手術死亡率が8%以上である
マイトラクリップ治療は僧帽弁逆流症を有する全ての患者さんが治療可能というわけではありません。形態的にクリップ治療に不向きな方もおり、経食道心エコーにて形態的に手術が可能かどうかを評価し治療適応の有無を判断します。また外科手術のリスクが低い方は通常外科手術(開心術)が推奨されます。最終的にどのような治療方法が良いかにについては、院内のカンファレンスにより決定されます。
受診後の流れ

①②③ 外来での各種検査に関して
- 初診外来にて心電図、レントゲン、血液検査を行います
- 初診時に次回の経胸壁心エコーの予約をとります(あらかじめ地域医療連携室を通じて外来予約をとられている場合は通常初診時に経胸壁心エコーも行います)
- 安静時の経胸壁心エコーでは軽度~中等度の逆流であっても、運動などにより逆流が重度まで悪化する場合があります。運動時に息切れなどの強い症状がある方は、別途、運動負荷心エコー検査にて逆流の程度を評価する場合があります。
- 経胸壁心エコーで僧帽弁逆流症が重度の場合は、経食道心エコーなどの各種専門検査の予約を行います
- 経食道心エコー検査は口から超音波プローベを挿入する胃カメラと同様の検査です。通常、鎮静薬を用いて眠った状態で検査を行います。僧帽弁閉鎖不全症の詳しい病態を確認し、マイトラクリップ治療が形態的に可能かどうかを判断するには経食道心エコー検査が必須の検査となります
- その他、心臓CT(造影)、ABI(血圧脈波)、頸動脈エコー、肺機能検査などの全身精査を外来にて行います
- 各種検査でマイトラクリップが困難と判断される場合もあります。その場合は薬物治療(お薬の治療)ないしは外科手術の適応について検討します
僧房弁逆流症・マイトラクリップ治療外来の初診日
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 午前 |
SHD外来 |
SHD外来 |
|||
| 午後 |
※SHD=構造的心疾患
- 月曜日午前、火曜日午前がマイトラクリップ、TAVR(TAVI)などの構造的心疾患(SHD)のカテーテル治療の外来です
- 初診の方は、かかりつけ病院からの紹介状を持参し、予約の時間までに受診してください
- ご紹介の方は、地域医療連携室を通じ各種検査予約と同日の外来受診予約をしていただければ、検査の期間が短縮され、検査スケジュールがスムーズになります。地域医療連携室についてはこちら
- 遠方在住の方、病状がすぐれない方など、諸事情により外来通院が困難な場合は、外来受診を省略した直接の検査入院も可能ですので地域医療連携室へご相談ください
- 緊急での入院が必要の方は地域医療連携室を通じご連絡いただければ転院調整などを行います
④ 心臓カテーテル検査入院に関して
- 主に心臓カテーテル検査を行うための入院です
- マイトラクリップ治療の形態的な適応があると判断された場合に行われます
- 入院期間は通常1、2泊程度です
- カテーテル検査や今までの検査結果をもとに院内のカンファレンスで治療方針について話し合い、患者さん一人一人に適した最善の治療方法を検討します
- マイトラクリップ治療の適応と判断された場合は具体的な治療計画を立てていきます
- 入院中に担当医からご本人・ご家族に今後の治療に関する具体的な説明があります
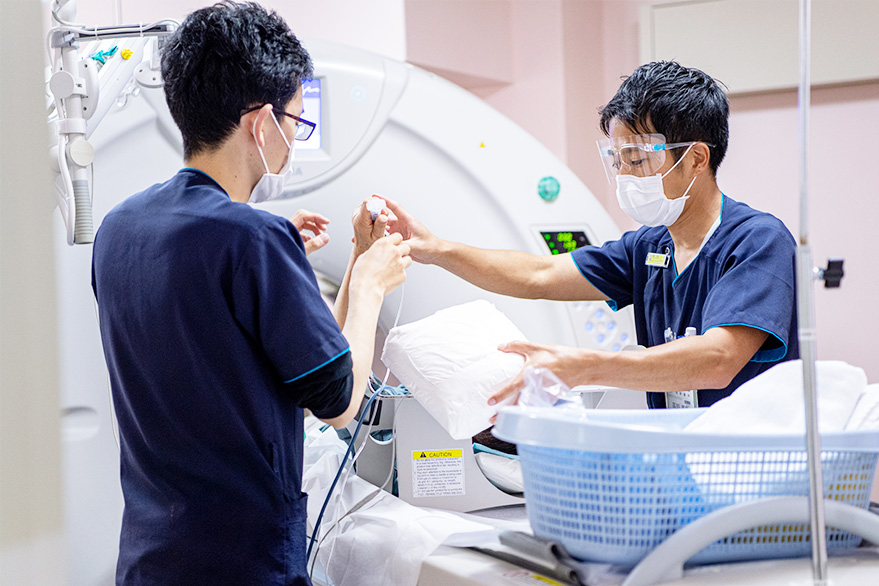
⑤ マイトラクリップ治療入院に関して
- 治療の数日前に入院していただきます
- 手術当日はハイブリッド手術室に入室し、全身麻酔下で治療を行います
- 多職種、多科による横断的なハートチームメンバー全体で手術にあたり、手術が終わりましたら集中治療室にて術後の管理を行います
- 術後の経過が安定していれば、術後翌日ないし翌々日に一般病棟へ移動します
- 通常、手術翌日から食事が開始となります
- 手術後は薬物治療(内服薬)の調整を行います
- 術後は理学療法士によるリハビリテーション、循環器病棟看護師によるケアを行います
- 平均的には1週間程度の入院期間となります(患者さんそれぞれの病状により異なります)


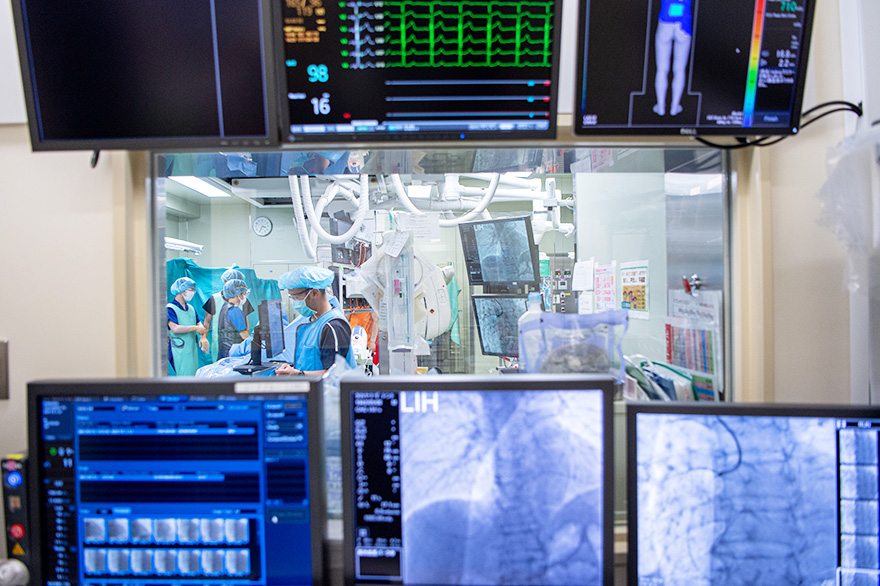
術後外来受診に関して ⑥
- 退院後は定期的に外来通院をしていただき、各種検査(心電図、レントゲン、血液検査、心エコー検査など)にて術後の経過に問題がないかを評価していきます
- 受診の間隔は病状に合わせて、患者さんごとに決定されます
- 必要に応じ、薬の治療の調整などを行ってきます
- かかりつけ医など近隣のクリニック、病院と連携しながら経過を見ていきます
担当医紹介
-
 循環器科医構造的心疾患(SHD)治療チーム
循環器科医構造的心疾患(SHD)治療チーム
TMVr(MitraClip)/TAVR施設責任者山田 典弘ハートチームの一員として、大きく変革してくこれからの心不全治療に貢献する
インペラ(IMPELLA)は、小型のポンプをカテーテルで左心室の中に入れることで、動かなくなった心臓のかわりに全身に血液を送ることができる新しいデバイスです。今までの機械的サポート装置よりも心臓を補助できる程度と心臓の負荷を軽減する程度のバランスが優れおり、重症心不全患者さんの救命率に大きく貢献する医療機器です。
心エコーチーム
-
 臨床検査技師構造的心疾患(SHD)治療チーム
臨床検査技師構造的心疾患(SHD)治療チーム
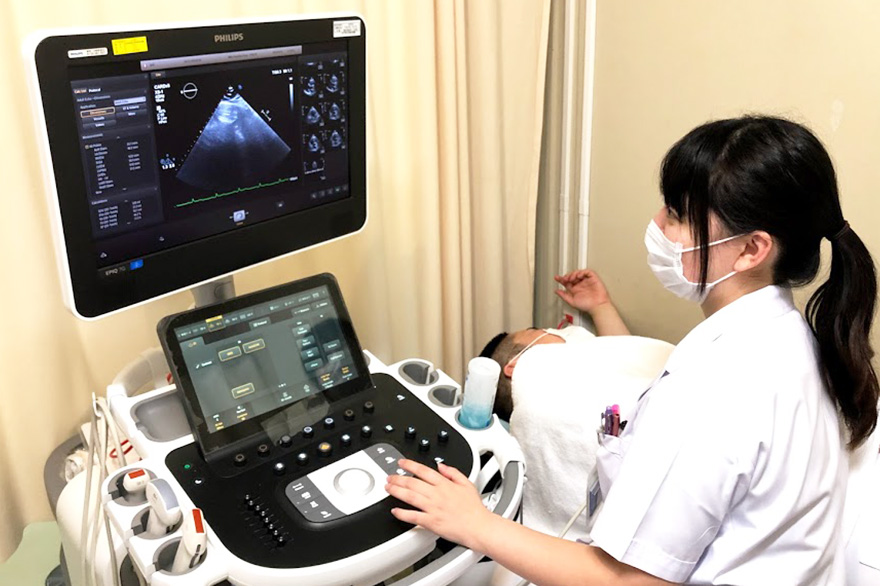
日本周術期経食道エコー(JB-POT)認定士宮田 忠明心エコーにて心臓の状態を高い精度で評価し、治療効果につなげる
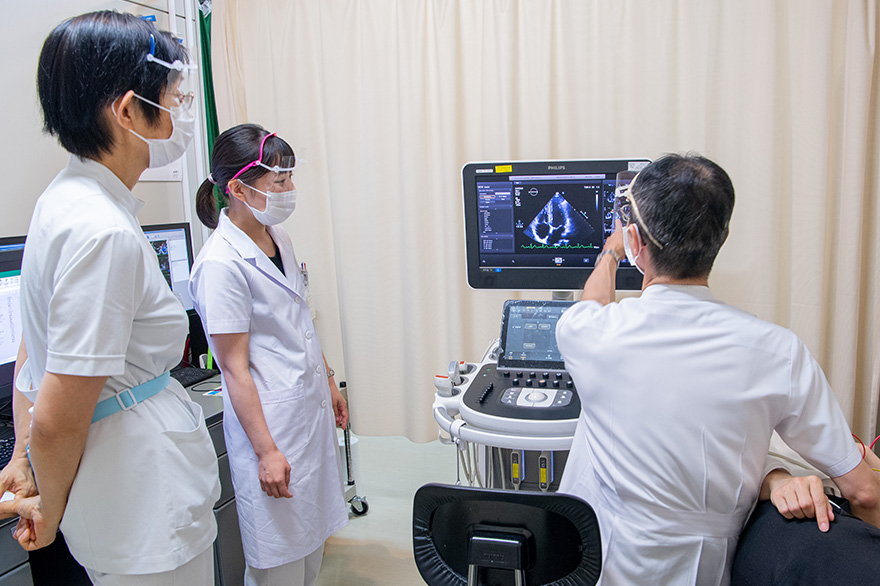



心エコーチームの活動としては、通常の経胸壁心エコー検査の実施、その読影、循環器内科医や麻酔科医と一緒に行う経食道心エコーに加え、定期的に循環器疾患の勉強会なども行っています。最近では重症大動脈弁狭窄症や僧帽弁閉鎖不全症の治療適応を判断するために、ドブタミン負荷心エコーや運動負荷心エコーなどの負荷エコーの検査数も増加しています。エコー機器の技術革新とともに、低侵襲でなおかつ情報量の高い心エコーのニーズは近年とても高くなっています。
構造的心疾患(SHD)/心不全チームによる多角的なアプローチ
僧帽弁閉鎖不全症(逆流症)は十分な治療がなされない場合、心不全の原因となりますが、心不全が増悪した結果として心臓は拡大し僧帽弁輪の拡大などにより僧帽弁逆流症が悪化する場合もあり、僧帽弁逆流症と心不全は密接な関係にあると言えます。このため僧帽弁逆流症の治療は、マイトラクリップ治療だけでは完結せず、心不全治療の中心となる薬物治療、また心臓リハビリテーションなど多角的なアプローチが必要不可欠となります。また、僧帽弁逆流症を含む弁膜症患者さんにおいては、心房細動などの不整脈を来しやすく、経過中の不整脈の出現は心不全管理を更に難渋させます。このため心房細動のカテーテル治療を専門とするカテーテルアブレーションチームによる介入が必要となる場合もあります。当院では循環器センター内の各専門チームが密接な関係を維持し、僧帽弁逆流症と心不全を多角的なアプローチから組織的に治療するシステムを作り治療を行っております。
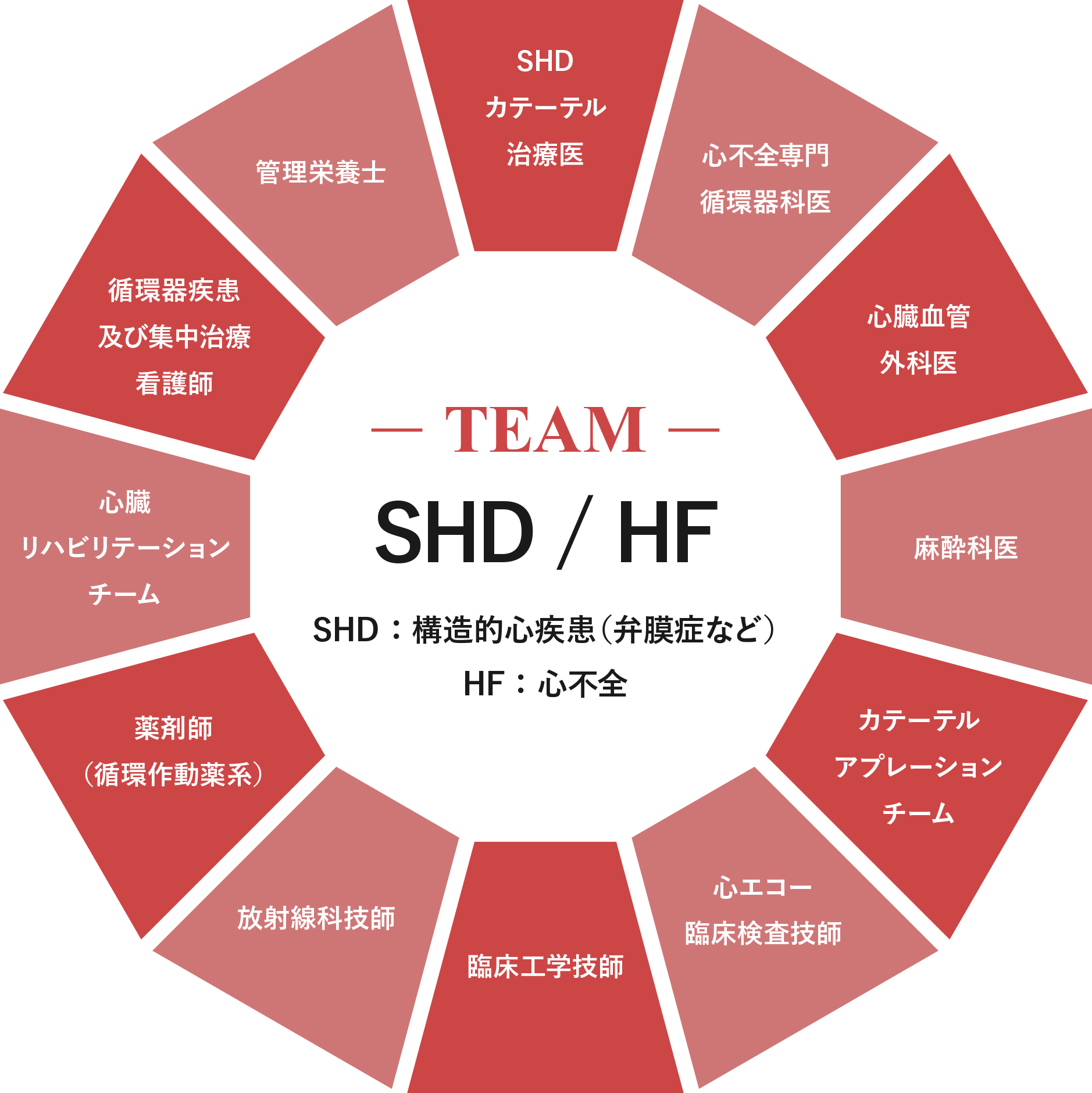
包括的心不全治療チーム
-
 循環器病棟看護師心不全治療チーム
循環器病棟看護師心不全治療チーム
慢性心不全看護認定看護師平松 義和患者さんのQOL改善のため心不全治療チーム全体で支援する

医師、看護師、理学療法士、薬剤師、MSWなどから構成されるチームで心不全患者さんの治療にあたる循環器病棟。多職種のスタッフによる複合的な視点で、入院中だけでなく退院後の生活も見据え、患者さんにベストな治療を提供できるよう努めます。
-
 ICU看護師心不全治療チーム
ICU看護師心不全治療チーム
集中ケア認定看護師菊池 舞子集中治療看護のスペシャリストとして心不全治療の一端を担う


ICUにおける看護の様子。マイトラクリップ治療は重症心不全に患者さんに適応となる場合が多く、手術が終われば全てが解決というわけではありません。手術直後はICUにて不整脈、心不全の増悪、穿刺部トラブルなどの問題が発生しないを厳重に観察します。
-
 循環器病棟薬剤師心不全治療チーム川嶋 真夢心不全治療の中心となるのは薬物療法。薬を正しく続けるための「工夫」を話し合いましょう。
循環器病棟薬剤師心不全治療チーム川嶋 真夢心不全治療の中心となるのは薬物療法。薬を正しく続けるための「工夫」を話し合いましょう。


マイトラクリップ治療は主に心不全に対する治療であり、術前より心不全治療薬を複数内服している場合があります。このため術後は心不全治療薬の投薬内容の見直しを行います。医師と薬剤師が話し合い薬物治療の調整を行います。
-
 理学療法士心不全治療チーム
理学療法士心不全治療チーム
心臓リハビリテーション指導士
心臓リハビリテーションチーム高橋 裕子心不全患者さんの心臓リハビリテーションは、繰り返す入院を抑制し、生命予後だけなく生活の質(QOL)も改善します。


術後の心臓リハビリテーションの様子。治療後は、今後の心不全再発予防が重要となります。また運動能力の向上による生活の質(QOL)の改善も重要です。
心臓リハビリは心不全の再発予防やQOLの改善に不可欠な治療です。術後すぐから理学療法士の指導のもと、心臓リハビリテーションを行っていただきす。

-
 管理栄養士心不全治療チーム
管理栄養士心不全治療チーム
阿部 志織一緒に話し合いながら健康的なライフスタイルを身につけましょう


心不全患者さんが再入院する原因の上位に塩分の摂り過ぎが挙げられており、術後は栄養士の指導によりこれまでの食生活の見直しを行います。心不全は再発を繰り返すたびに悪化していく病気のため、 一緒に話し合い心不全再発予防のためのライフスタイルの身につけていただきたいと思います。
医療機関の方へ
マイトラクリップ治療 に関するお問い合わせ


入院の調整を行います
- 僧帽弁閉鎖不全症(逆流症)が疑われてる患者さんにおきましては、受診前の検査(心電図、レントゲン、血液検査、心エコー)の予約、および診察の予約を行います
- 予約の際は右のFAX所定フォーマットに必要事項を記入していただいた上でご連絡ください
- なるべく予約をお願い致します(外来受診後の流れがスムーズになります)
- 僧帽弁閉鎖不全症(逆流症)の方で、遠方在住など諸事情により外来通院が困難な方は直接の検査入院も可能です。御相談ください
- 心雑音が気になる御高齢の患者さんなどもご紹介ください。当院にて検査を行い原因を精査させていただきます
- 僧帽弁閉鎖不全症(逆流症)による心不全にて入院中など、現在患者さんの状態が安定していない方で、今後マイトラクリップ治療まで検討している患者さんがいましたら転院調整をさせていただきますのでご連絡ください。